Острый дивертикулит – это воспаление дивертикула – образования, представляющего собой мешковидный выступ толстой кишки. При появлении подозрительных симптомов (болезненность живота, лихорадка, вздутие) рекомендуется обратиться к проктологу, так как при отсутствии лечения острого дивертикулита развиваются серьезные осложнения.
Содержание статьи
Общие сведения о патологии
Острый дивертикулит – это воспаление дивертикула, мешковидного выпячивания стенки толстой кишки, из-за микроперфорации. У большинства людей дивертикулез толстой кишки остается бессимптомным, но примерно у 25% в конечном итоге произойдет эпизод острого дивертикулита (основного воспалительного осложнения дивертикулеза), из них у 15% разовьются другие важные и часто серьезные осложнения.
Дивертикулит бывает простым, неосложненным и протекающим с осложнениями. Неосложненный дивертикулит – это локализованное воспаление, протекающее без сопутствующих осложнений. Осложненный дивертикулит связан с образованием абсцесса, свища, непроходимости кишечника или явной перфорации.
В прошлом дивертикулит лечили хирургическим путем, однако теперь это заболевание находится под медицинским контролем, даже в самой острой фазе. Многие пациенты с острым дивертикулитом лечатся консервативно и в качестве стандартного курса лечения получают антибиотики.
Распространенность дивертикулита
Дивертикулез встречается примерно у 60% людей старше 60 лет. Дивертикулит встречается примерно у 10-25% пациентов с дивертикулезом.
В последнее время распространенность острого дивертикулита растет. Например, исследование в США показало, что с 1998 по 2005 год число госпитализаций по поводу острого дивертикулита увеличилось на 26%, а число плановых операций – на 38%. Причем статистика показывает, что молодые пациенты (от 18 до 44 лет) чаще попадают в больницу, чем пациенты старшего возраста (от 45 до 74 лет). Эта тенденция, вероятно, связана с быстрой диагностикой и улучшением методов диагностического тестирования.
В западных странах в подавляющем большинстве случаев распространен левосторонний дивертикулез, люди азиатского происхождения больше имеют правостороннее заболевание. По всему миру средний возраст госпитализации по поводу острого дивертикулита – 63 года.
Изначально было отмечено, что заболевание чаще встречается у мужчин, однако более свежие данные показывают, что дивертикулит распределяется одинаково как у мужчин, так и у женщин. Дивертикулит чаще встречается у мужчин моложе 50 лет и у женщин от 50 до 70 лет. Дивертикулит, возникающий у пациентов старше 70 лет, чаще бывает у женского пола.
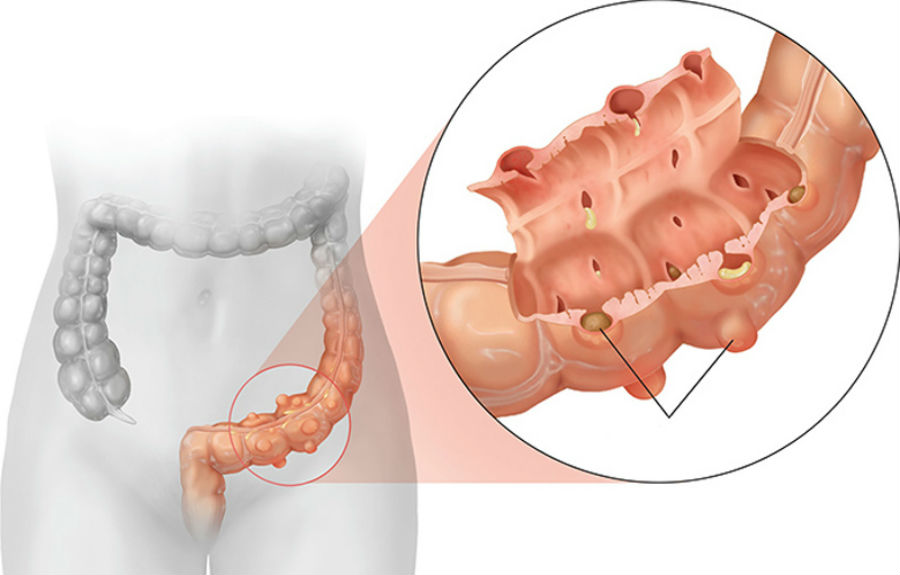
Причины и предрасполагающие факторы
Факторы риска, повышающие вероятность развития дивертикулита, такие же, как и при дивертикулезе:
- Характер питания. Диета с низким содержанием клетчатки, высоким содержанием жиров и красного мяса повышает риск развития сначала дивертикулеза, потом дивертикулита;
- Ожирение и курение. Увеличивают вероятность дивертикулита и дивертикулярного кровотечения;
- Воздействие лекарств, включая нестероидные противовоспалительные препараты (НПВП), гормоны и опиаты. Связано с дивертикулитом и приводит к его развитию. Аспирин и НПВП повышают риск дивертикулита (отношение рисков = 1,2-1,7). И наоборот, прием статинов снижает частоту симптоматического дивертикулита.
- Генетическая предрасположенность. Это важный компонент развития дивертикулярной болезни (соответственно, и дивертикулита), поскольку у монозиготных близнецов в два раза выше вероятность развития дивертикулеза, чем у дизиготных.
Несмотря на распространенное мнение, орехи, семечки и попкорн в рационе не связаны с повышенным риском дивертикулита или дивертикулярного кровотечения.
Механизм развития
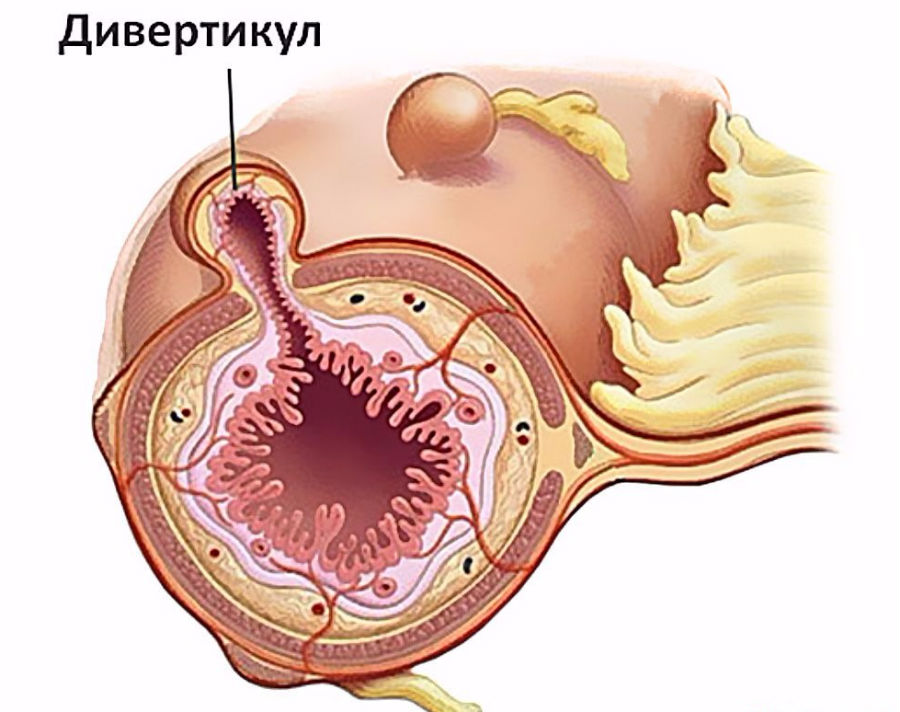
Дивертикулит – это результат микроскопических и макроскопических перфораций стенки дивертикула. Ранее практикующие проктологи считали, что обструкция дивертикула толстой кишки фекалиями приводит к увеличению давления внутри дивертикула и последующей перфорации. Теперь специалисты склоняются к тому, что в просвете возникает повышенное давление из-за частиц пищи. Именно они (остатки/частицы) закупоривают шейки дивертикулов и приводят к эрозии/раздражению их стенок.
Этот процесс вызывает усиление производства слизи, очаговое воспаление из-за разрастания бактерий и некроз области. Окружающий мезентериальный жир способен легко поддерживать воспаление. Это способствует образованию местного абсцесса, острому перфоративному дивертикулиту, в последующем формируются свищи, возможна непроходимость.
В конечном итоге явная перфорация стенки кишечника приводит к перитониту и смерти без быстрой диагностики и лечения.
Симптомы
Клинические проявления острого дивертикулита различаются в зависимости от тяжести болезни:
- Боль. Больные с неосложненным дивертикулитом преимущественно испытывают боль (локализация – левый нижний квадрант). Это доказывает склонность к левостороннему заболеванию в странах запада. Пациенты азиатского происхождения испытывают преимущественно боли справа. Бывает постоянная, бывает прерывистая;
- Изменение привычек кишечника — диарея (35%), запор (50%). Эти проявления связаны с болью в животе;
- Тошнота и рвота. Возникают часто вследствие развивающейся непроходимости кишечника;
- Лихорадка. Не редкость у пациентов с абсцессами и перфорацией (осложненный острый дивертикулит);
- Дизурия, частота и позывы. Возникают, когда воспаленная часть кишечника вступает в прямой контакт со стенкой мочевого пузыря, что называется симпатическим циститом.
Диагностика острого дивертикулита
При физикальном осмотре почти всегда при пальпации ощущается болезненность в области воспаления из-за раздражения брюшины. При наличии абсцесса образование ощущается примерно у 20% пациентов. Шумы кишечника обычно гипоактивны, но могут быть в норме. У некоторых в наличии признаки развивающегося перитонита (ригидность, защита, болезненность при отскоке), что свидетельствует об осложненном течении.
Значительно увеличивают вероятность острого дивертикулита:
- локализация болезненности только в левом нижнем квадранте;
- ощутимое образование;
- вздутие.
При сборе анамнеза врач обращает внимание на следующие моменты:
- пациенты часто испытывают постоянную острую боль в кишечнике;
- другие признаки включают анорексию, запор, тошноту, диарею и дизурию;
- в анамнезе встречается дивертикулез или дивертикулит;
- лихорадка присутствует почти всегда, но гипотония и шок встречаются редко;
- присутствующие тахикардия и гипотензия вызывают подозрение на осложненный дивертикулит.
Диагноз острый дивертикулит можно поставить клинически на основании только анамнеза и физикального обследования. Однако клинический диагноз бывает неточным в 24-68% случаев. Следовательно, лабораторные и рентгенологические исследования играют важную роль в точной диагностике острого дивертикулита.
Ключевые моменты лабораторных исследований
- Лабораторные тесты показывают лейкоцитоз и повышение реактивов острой фазы, таких как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ);
- Поскольку лейкоцитоз присутствует у 55% пациентов с острым дивертикулитом, необходимо провести полный анализ крови. Это позволяет количественно оценить электролиты и функцию почек;
- Анализ мочи полезен для исключения ИМП;
- У женщин в пременопаузе следует рассмотреть анализ мочи на хорионический гонадотропин, чтобы исключить беременность, особенно если для лечения рассматриваются антибиотики, планируется рентгенологическое исследование или хирургическое вмешательство;
- Во время ректального исследования необходимо получить стул для анализа кала на скрытую кровь, чтобы исключить скрытое желудочно-кишечное кровотечение;
- Значение измерения С-реактивного белка (СРБ) спорно. Когда у пациента наблюдается болезненность левого нижнего квадранта и уровень СРБ выше 50 мг/л (476,20 нмоль/л) при отсутствии рвоты, вероятность острого дивертикулита значительно увеличивается. Однако это простое правило принятия решения не получило перспективного подтверждения.
КТ, МРТ
Радиологическое исследование, рекомендуемое при ОД, – это КТ, предпочтительно с водорастворимым пероральным или ректальным (при значительной рвоте) контрастом. Сообщается, что чувствительность, специфичность и отрицательная прогностическая ценность КТ в диагностике острого дивертикулита превышает 97%.
МРТ — еще один возможный метод диагностики. Однако из-за высокой стоимости и отсутствия прямого сравнения чувствительности или специфичности обычно предпочтительнее УЗИ или КТ.
Рентгенограммы брюшной полости, вероятно, покажут только неспецифические аномалии, такие как кишечные газы. Рентгенография показана, когда подозревают перфорацию дивертикула (на снимках показывает свободный воздух).
УЗИ брюшной полости
УЗ-исследование способно точно диагностировать острый дивертикулит, имея сравнительную чувствительность от 84-94% и специфичность 80-93%, то есть ценность УЗИ для постановки ОД сопоставима с КТ. Кроме того, сонография имеет более низкую стоимость, легкую доступность, рекомендуется беременным женщинам, чтобы избежать ионизирующего излучения.
Точность сонографии низкая у лиц с ожирением и скоплением газов, поскольку это может скрывать дивертикулы.
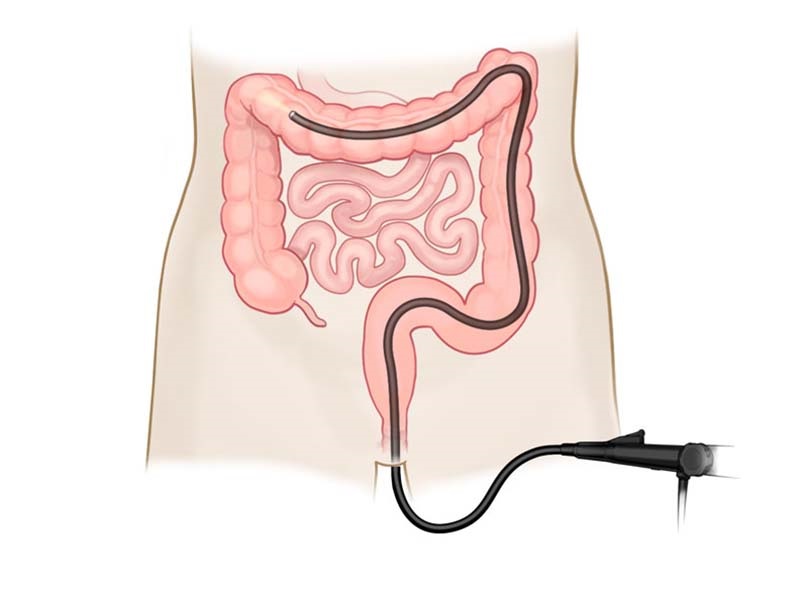
Колоноскопия
Колоноскопию рекомендуется проводить примерно через шесть-восемь недель после исчезновения симптомов. Она необходима, чтобы исключить злокачественное новообразование, ВЗК, колит.
Эндоскопии следует избегать, поскольку повышен риск перфорации.
Дифференциальный диагноз
Дифференциальный диагноз включает механические и воспалительные нарушения, урологические и гинекологические нарушения, функциональные нарушения и злокачественные новообразования. Со стороны ЖКТ в первую очередь рассматриваются:
- хроническая мезентериальная ишемия;
- запор;
- кишечно-пузырный свищ;
- холангит;
- холецистит;
- перфорация кишечника;
- раздраженный кишечник (СРК);
- непроходимость.
В дифференциальной диагностике помогает следующая таблица.
Таблица 1. Дифференциальная диагностика
| Заболевание | Признаки |
| Аппендицит | Боль внизу справа, лихорадка, анорексия |
| Кишечная непроходимость | Боль в кишечнике с тошнотой/рвотой, отклонения на рентгенограмме брюшной полости |
| Колоректальный рак | Похудание, анемия, желудочно-кишечное кровотечение |
| Внематочная беременность | Положительный тест на беременность, боль в животе или тазу с вагинальным кровотечением |
| Гастроэнтерит | Боль в животе, тошнота, рвота |
| Воспалительное заболевание (ВЗК) | Диарея, потеря веса, ректальное кровотечение, слизь в стуле |
| Паховая грыжа | Боль в паху, связанная с опухолью, обычно более выраженная, когда пациент кашляет |
| СРК | Спазмы в животе облегчаются при дефекации |
| Ишемический колит | Боль в животе, несоразмерная результатам обследования и атеросклеротическому сердечно-сосудистому заболеванию в анамнезе |
| Нефролитиаз | Боль в боку, гематурия, нефролитиаз на рентгенограмме брюшной полости |
| Злокачественное новообразование яичников | Нечеткие симптомы, боль в животе или тазу |
| Перекрут яичника | Острая, колющая боль в нижней части живота или таза с тошнотой и рвотой |
| Панкреатит | Боль в эпигастрии (сильная) с тошнотой и рвотой |
| Яичниковый (тубоовариальный) абсцесс | Боль в области таза, лихорадка, озноб, осложнение воспалительного заболевания органов малого таза |
| ИМП | Аномальный анализ мочи, боль в боку, лихорадка |
Продолжение статьи
- Часть 1. Острый дивертикулит – симптомы, диагностика;
- Часть 2. Лечение острого дивертикулита.


Для отправки комментария необходимо войти на сайт.