Дивертикулез – это “наличие”, а дивертикулит – это “воспаление и инфекция” одного или нескольких дивертикулов (выпуклостей в стенке толстой кишки). Их объединяют термином дивертикулярная болезнь.
Дивертикулярная болезнь чаще всего поражает взрослых и лечится как медикаментозно, так и хирургически, в зависимости от тяжести и особенностей организма пациента. Успешное лечение дивертикулярной болезни при своевременном обращении не только облегчает симптомы, но и часто улучшает общее самочувствие пациентов.
Предупредить развитие заболевания помогают: диета с высоким содержанием клетчатки, физические упражнения и употребление большого количества воды каждый день.
Содержание статьи
Что такое дивертикулез и дивертикулит?
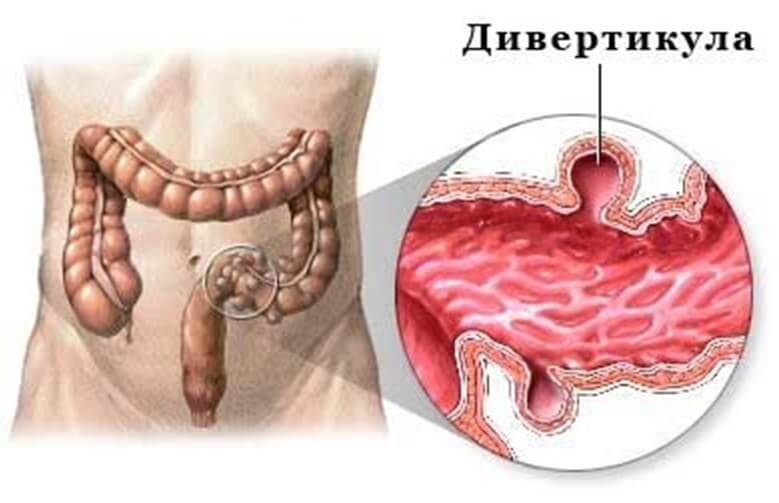
Дивертикулез и дивертикулит – это два состояния, которые возникают в толстой кишке. Вместе они известны как дивертикулярная болезнь. У обоих есть общая черта – дивертикулы – один или несколько карманов или выпуклостей, которые образуются в стенке толстой кишки.
Размер дивертикул варьирует от горошины до размера грецкого ореха. Образуются в любом месте внутренней оболочки толстой кишки, однако, чаще всего образуются в нижней левой части, в S-образном сегменте толстой кишки, называемом сигмовидной кишкой. Локализация в сигмовидной кишке встречается у жителей США, России, Европы, Канады, Австралии. У жителей азиатских и африканских стран дивертикулы преимущественно локализуются в слепой и восходящей ободочной кишке.
В чем разница между дивертикулезом и дивертикулитом?
- Дивертикулез – это просто наличие этих крошечных выпуклостей или карманов (дивертикулов) в толстой кишке. Они обычно не вызывают никаких симптомов и не нуждаются в лечении. Однако дивертикулез может привести к дивертикулиту.
- Дивертикулит – это воспаление (отек) и инфекция в одном или нескольких дивертикулах. При этом возникает боль, тошнота, лихорадка и другие симптомы. Это гораздо более серьезное и потенциально опасное состояние. Собственно говоря, дивертикулит – это осложнение дивертикулеза. Встречается минимум у 20% страдающих дивертикулезом.
Распространенность дивертикулеза
Дивертикулез очень распространен. Доля населения с дивертикулезом увеличивается с возрастом. В западных популяциях он встречается у 10% людей старше 40 лет и у 50% людей старше 60 лет. До 30 лет встречается редко. Частота дивертикулеза увеличивается с возрастом, и он поражает почти всех людей старше 80 лет.
В России с конца 90-х годов наблюдается устойчивый рост заболеваемости дивертикулярной болезнью. Особенно часто страдают этой патологией жители крупных городов. По сравнению с 2004 годом с 16% распространенность в 2012-2013 году увеличилась до 23%.
Дивертикулярная болезнь – наиболее распространенная патология ЖКТ, ее называют “болезнью западной цивилизации”.
Факторы риска заболевания
Существует множество факторов риска развития дивертикулярной болезни, основные из них следующие:
- Рацион питания с низким содержанием клетчатки. Диеты с низким содержанием клетчатки, фруктов и овощей и высоким содержанием красного мяса являются факторами риска развития дивертикулярной болезни. Такой рацион питания увеличивает риск патологии в три раза. Добавление клетчатки в рацион защищает толстую кишку от дивертикулярных заболеваний. В прошлые годы пациентам с дивертикулезом советовали избегать орехов, семян и попкорна, поскольку считалось, что это может увеличить риск возникновения приступа дивертикулита. Более поздние исследования, в которых рассматривалась эта рекомендация, не подтвердили ее истинности.
- Нестероидные противовоспалительные препараты (НПВП). Постоянное или длительное применение НПВП, таких как ибупрофен, аспирин, напроксен при артрите или других заболеваниях, повышает риск осложнений дивертикулеза.
- Иммунный статус. Люди, иммунная система которых подавлена такими препаратами, как стероиды или иммунодепрессанты, подвержены риску более серьезных осложнений, таких как перфорация толстой кишки.
- Алкоголь. Чрезмерное употребление алкоголя повышает риск развития дивертикулита в 2-3 раза по сравнению с общей популяцией.
- Возраст и пол. Неясно, в какой степени возраст и пол являются факторами риска развития осложнений дивертикулеза. Данные исследований варьируют, но в большинство случаев заболевания встречается после 40 лет, до 50 лет – чаще у мужчин, после 70 лет – чаще у женщин, в диапазоне 50-70 лет примерно одинаково с небольшим перевесом в сторону женщин. Как правило, у женщин осложнения от дивертикулеза развиваются позже, чем у мужчин.
- Наличие заболеваний толстой и/или прямой кишки и/или ЖКТ (колит, болезнь Крона, при осложненной форме болезни Крона с хирургическим вмешательством в прошлом дивертикулярная болезнь развивается у 50% пациентов);
- Избыточный вес, отсутствие физической активности, курение.
Причины дивертикулярной болезни
Причину дивертикулеза ученые пока не установили. Предполагается, что это заболевание развивается вследствие недостаточного потребления клетчатки. Недостаточное потребление клетчатки вызывает накопление отходов жизнедеятельности в толстой кишке. Развивается запор, он создает дополнительную нагрузку на стенки толстой кишки. Такое увеличение давления внутри толстой кишки вызывает образование карманов или выпуклостей (дивертикулов) в ослабленных участках стенок толстой кишки.
Также ученые не определили, что именно вызывает дивертикулит. Одни считают, что инфекция начинается из-за бактерий в кале, частицы которого и, соответственно бактерии, остаются и накапливаются в дивертикулах. Другая теория состоит в том, что стенки дивертикула сами разрушаются от повышенного давления на стенки толстой кишки.
Симптомы дивертикулеза
У большинства больных с этой патологией симптомов нет, они развиваются только у 10-20%, из них примерно 10-20% нуждаются в госпитализации, около 1% пациентов нуждаются в хирургическом вмешательстве.
Обычно дивертикулез не вызывает никаких неприятных симптомов. Тем не менее, некоторые больные жалуются на:
- легкие спазмы в животе;
- вздутие живота;
- запор.
Обратите внимание, наличие одного или нескольких из этих симптомов не означает дивертикулез. Эти симптомы являются общими симптомами других желудочно-кишечных расстройств, таких как синдром раздраженного кишечника, целиакия, ВЗК, аппендицит, камни в желчном пузыре и язва желудка. Дифференцирует патологии только врач.

Осложнения дивертикулеза
Наиболее распространенным осложнением дивертикулеза является дивертикулит, который вызван перфорацией одного из отдельных мешочков.
Наиболее распространенные симптомы дивертикулита включают в себя:
- Боль, болезненность или чувствительность в левой нижней части живота. Боль может начаться слабо и усиливаться в течение нескольких дней или наступить внезапно. Боль – самый распространенный симптом.
- Лихорадка;
- Тошнота и/или рвота;
- Озноб;
- Судороги внизу живота.
- Запор или диарея (реже);
- Ректальное кровотечение.
Различают простой дивертикулит (проявления абдоминальная или тазовая боль, болезненность живота и лихорадка) и осложненный, когда от приступа дивертикулита образуется вторичное осложнение. К таким осложнениям относятся образование абсцесса и перфорация толстой кишки с перитонитом.
Осложненный дивертикулит часто классифицируют по шкале, называемой классификацией Хинчи (Hinchey):
- 1 стадия, наличие абсцесса вблизи воспаленного сегмента толстой кишки.
- 2 стадия, наличие абсцесса в малом тазу, который отделен от воспаленного сегмента толстой кишки.
- 3 стадия, относится к перфорации толстой кишки, которая приводит к распространению инфекции в брюшной полости (перитонит).
- 4 стадия, относится к перфорации толстой кишки, приводящей к пролитию стула в брюшную полость.
Классификация Хансена-Штока (используется в Европе):
| Стадия | Заболевание |
| стадия 0 | дивертикулез |
| стадия 1 | неосложненный острый дивертикулит |
| стадия 2 | осложненный острый дивертикулит |
| стадия 3 | хронический дивертикулит |
Единой и универсальной классификации нет. В России диагноз дивертикулярная болезнь ставится если найден хотя бы один дивертикул.
Как только случается приступ дивертикулита, больной подвергается риску дальнейших приступов и осложнений. Точно определить количество и время их развития невозможно, на него влияют множество факторов, основные – возраст и тяжесть первоначального приступа.
Наиболее опасные осложнения дивертикулита – перфорация и перитонит, с необходимостью срочной операции и создания колостомы. Причем, по данным исследований, у подавляющего большинства пациентов с такими осложнениями никогда не было симптомов дивертикулита.
Другие осложнения дивертикулеза включают:
- Кровотечение;
- Образование сужения (стриктуры) в толстой кишке;
- Образование свища к другому органу или коже. Когда образуется свищ, он чаще всего соединяет толстую кишку с мочевым пузырем. Реже он соединяет толстую кишку с кожей, маткой, влагалищем или другой частью кишечника.
Кровотечение может быть:
- Незначительное в виде небольшого количества красной крови, смешанной с калом во время приступа дивертикулита;
- Сильное, с прохождением темных сгустков крови, протекает как во время приступа, так и без (острое и рецидивирующее).
При кровотечении, которое не контролируется или продолжается, иногда требуется операция по удалению части или всей толстой кишки.
Хронический дивертикулит – это состояние, при котором наблюдаются повторные приступы дивертикулита или длительное течение одного приступа дивертикулита. Хронический дивертикулит также относится к осложнениям, возникающим при повторных приступах дивертикулита, таким как стриктура и свищ.

Диагностика дивертикулярной болезни
У большинства людей с дивертикулезом симптомов заболевания нет, поэтому он обычно обнаруживается при обследовании по поводу других патологий.
При наличии симптомов дивертикулита, важно обратиться к проктологу, чтобы получить правильный диагноз.
В первую очередь выясняется анамнез, включая текущие симптомы, типы продуктов питания, частота дефекации, прием лекарственных препаратов.
Наиболее распространенными симптомами дивертикулита являются боли в животе и лихорадка. При сборе анамнеза важно обратить на них внимание и выяснить подробности. Боль в животе при дивертикулите обычно бывает низкой и/или левосторонней, она обычно острая и постоянная. Может показаться, что боль распространяется или излучается в ногу, пах, спину и бок. Изменяется работа кишечника, возникает диарея или запор, со стороны мочевыделительной системы частота мочеиспускания увеличивается.
При наличии осложнений дивертикулита, симптомы хронические, более длительные. Тонкий стул или запор указывают на образование стриктуры. Темная, мутная моча или проходящий с мочой воздух указывают на образование свища в мочевом пузыре.
Такие симптомы, как боль в животе и болезненность, характерны для многих заболеваний, связанных с несколькими системами органов. Это заболевания аппендикса, желчного пузыря, желудка, тонкой кишки, яичников, матки, предстательной железы и мочевого пузыря. Тщательный анамнез и физикальное обследование необходимы, чтобы сузить диагноз или устранить другие патологии.
После сбора анамнеза проктолог проводит пальцевое ректальное исследование и назначает визуализирующие методы диагностики:
- Аноскопию, чтобы осмотреть состояние заднего прохода и дистального отдела прямой кишки;
- Сигмоидоскопию, чтобы осмотреть прямую и сигмовидную (где чаще всего возникают дивертикулы);
- УЗИ брюшной полости при подозрении на обострение, обострение хронической формы, во время приступов обязательно (стенки кишки локально утолщены и отечны), УЗИ почек и половых органов проводится по показаниям (симптомы, подозрения на свищи);
- Колоноскопию, чтобы проверить толстую кишку на наличие аномальных новообразований, язв, кровотечений или других патологий, которые вызывают расстройство кишечника или боли в животе. Колоноскопия проводится только при неосложненной форме, при отсутствии обострений, поскольку увеличивает риск перфорации когда в кишку нагнетается воздух во время исследования;
- Обзорный рентген брюшной полости, чтобы исключить перфорации, кишечную непроходимость;
- Бариевая клизма (также называемая рентгенографией нижних отделов желудочно-кишечного тракта): контраст, содержащий барий, вводится в задний проход. Он покрывает внутреннюю часть толстой кишки, что помогает сделать более заметными на рентгеновских снимках любые отклонения в толстой кишке;
- КТ. Компьютерная томография считается “золотым стандартом” диагностики дивертикулита, чувствительность составляет от 70 до 95-98%, специфичность – от 75 до 100%. Позволяет определить, какая часть толстой кишки вовлечена, и если есть какие-либо признаки абсцесса, стриктуры или свища.
В обязательном порядке применяются лабораторные исследования. Назначается:
- Клинический анализ крови, необходим, чтобы определить уровень лейкоцитов (лейкоцитоз и сдвиг влево) и СОЭ (повышено) в период обострения. Однако, норма лейкоцитов не исключает дивертикулит. Определяется гемоглобин, эритроциты, цветной показатель, чтобы определить анемию, развивающуюся вследствие кровотечений из кишки;
- Анализ мочи, необходим, чтобы исключить заболевания МВП (инфекции, пиелонефрит). Если в моче обнаруживаются кишечные бактерии и частицы кишечного содержимого, это указывает на образование свищей;
- Исследование кала на скрытую кровь, простейшие, посев на дисбактериоз.
Дифференциальный диагноз дивертикулярной болезни
Дифференциальная диагностика дивертикулярной болезни проводится в отношении:
- колоректального рака;
- целиакии;
- ишемического колита;
- СРК;
- болезни Крона;
- псевдомембранозного колита;
- Язвы БЖ и 12-ти перстной кишки, осложненной кровотечением, перфорацией;
- мочекаменной болезни;
- пиелонефрита (острого и хронического);
- внематочной беременности;
- перекрута яичника (или кисты).
Лечение дивертикулярной болезни
Единого наилучшего метода лечения всех форм дивертикулярной болезни не существует. Симптоматика, степень развития и сопутствующие заболевания у всех разные.
Пациентам, у которых диагностирован дивертикулез “случайно” при профилактическом скрининге или обследовании по поводу других патологий, и у которых нет симптомов дивертикулита, рекомендуется увеличение в рационе клетчатки (примерно 20-30 граммов в день).
При обсуждении вариантов лечения дивертикулита удобно разделить эти варианты лечения на две категории: лечение острого (нового и продолжающегося приступа) дивертикулита и лечение хронического дивертикулита. Обе категории включают как медикаментозную, так и не медикаментозную терапию.
Помощь при остром состоянии включает в себя:
Антибактериальную терапию:
- метронидазол по 500 мг 3-4 раза в день + гентамицин 5 мг/кг/массы тела в сутки, кратность введения 2-3 раза;
- метронидазол по 500 мг 3-4 раза в день + цефтриаксон 1,0 г в/м 1-2 раза в день;
- метронидазол по 500 мг 3-4 раза в день + ципрофлоксацин 500 мг 2 раза в день.
Симптоматическую терапию:
- обезболивающие и спазмолитические препараты (но-шпа, мебеверин);
- кровоостанавливающие;
- противорвотные.
Диетотерапию, жидкая легко усваиваемая пища без пищевых волокон (в остром периоде они исключены).
Витаминотерапия, инфузионная, плазмозамещающая терапия назначаются по показаниям в тяжелых случаях и в стационаре.
Лечение хронического дивертикулита
Немедикаментозная помощь:
- Диетотерапия:
- увеличение содержания пищевых волокон в рационе (минимум 30 г в сутки и более), но исключаются грубые (репа, редис, редька)
- уменьшение в рационе продуктов, способствующих газообразованию (бобовые, капуста белокочанная);
- исключение газированных напитков;
- увеличение потребления воды (минимум 2 литра питьевой воды в день)
- орехи и семена разрешены.
- Умеренная физическая активность, нормализация режима сна.
Медикаментозная помощь:
- спазмолитики, мебеверин таблетки по 200 мг два раза в сутки;
- слабительные средства на основе лактулозы (Дюфалак) при запорах, препараты семян подорожника;
- адсорбенты (Смекта) при диарее;
- препараты от метеоризма (Метеоспазмил, Эспумизан);
- антибактериальные средства, рифаксимин таблетки по 400 мг 2 раза в день;
- про- и пребиотики по показаниям.
Хирургическое лечение проводится при наличии серьезных осложнений.
Операция по поводу дивертикулярной болезни показана для следующего:
-
- Разрыв в толстой кишке, который приводит к утечке гноя или стула в брюшную полость, что приводит к перитониту, который часто требует неотложной хирургии.
- Абсцесс, который невозможно эффективно дренировать.
- Тяжелые случаи, которые не отвечают на максимальную медикаментозную терапию, включая внутривенное введение антибиотиков и госпитализацию.
- Пациенты с проблемами иммунной системы, например, с трансплантацией органов или химиотерапией.
- Стриктура толстой кишки или свищ.
- Продолжающееся ректальное кровотечение. Дивертикулярное кровотечение возникает, когда лопается небольшой кровеносный сосуд вблизи дивертикула. Легкое кровотечение обычно останавливается само по себе, но примерно в 20% случаев требуется лечение. Хирургическое вмешательство необходимо, если другие попытки остановить кровотечение потерпят неудачу, такие как инфузия кровоостанавливающего препарата или прижигание кровоточащей артерии. Если кровотечение сильное и быстрое, необходима срочная операция.
- Наличие множественных приступов, чтобы их предотвратить.
Операция по поводу дивертикулярной болезни обычно включает удаление пораженной части толстой кишки. Может проводится с колостомой или илеостомой или без. Решение о типе операции принимается в каждом конкретном случае.
Профилактика дивертикулярной болезни
Регулярное опорожнение кишечника, избежание запоров и напряжения важно и необходимо для предотвращения дивертикулярной болезни и уменьшения ее осложнений.
Рекомендации:
- Потреблять больше клетчатки: Клетчатка втягивает больше воды в стул, делая его более объемным, мягким и легким, а также быстрым для перемещения через толстую кишку.
- Пить много воды: Большое количество клетчатки поглощает больше воды, поэтому нужно увеличить количество воды, чтобы сохранить стул мягким.
- Ежедневно заниматься физкультурой: физические движения в течение 30 минут в день помогают работе кишечника.
Рекомендуется потреблять 14 граммов клетчатки на 1000 потребляемых калорий в день. Например, если суточный рацион составляет 2000 калорий, он должен содержать минимум 28 граммов клетчатки.
Продукты с высоким содержанием клетчатки включают:
- Цельнозерновые продукты, такие как хлеб, макароны твердых сортов, ячмень, коричневый рис и овсянка.
- Ягоды и фрукты.
- Овощи, такие как брокколи, капуста, шпинат, морковь, спаржа, тыква.
- Неочищенный рис.
- Отруби, продукты, изготовленные из риса, кукурузы, пшеницы, овса, ячменя, ржи и проса.
- Вареный сушеный горох и фасоль.
Помимо предотвращения запоров, диета с высоким содержанием клетчатки помогает снизить кровяное давление, снижает уровень холестерина в крови, улучшает уровень сахара в крови и снижает риск развития некоторых серьезных патологий, таких как колоректальный рак.
Рекомендации в отношении профилактики дивертикулярной болезни лучше согласовать с проктологом во время профилактического осмотра, который рекомендуется проходить всем независимо от пола и наличия заболеваний после 40 лет хотя бы 1-2 раза в год.
При диагностированном дивертикулезе или дивертикулите медикаментозная и немедикаментозная помощь назначается только проктологом (не самостоятельно), чтобы избежать обострений и осложнений. Каждый случай дивертикулярной болезни уникален. Кратность регулярных осмотров и объем регулярного скрининга также устанавливается проктологом индивидуально.
Необходимо срочно обратиться за медицинской помощью при появлении следующих тревожных симптомов:
- Постоянной, необъяснимой боли в животе, особенно в сочетании с периодическим повышением температуры и появлением запора/диареи;
- Ярко-красной крови во время дефекации (или примесей).



Для отправки комментария необходимо войти на сайт.