Псевдомембранозный колит – это проявление тяжелого заболевания толстой кишки, обычно связанного с инфекцией Clostridium difficile, но иногда вызываемого рядом заболеваний различной этиологии.
В легких случаях наблюдаются поверхностные дефекты с симптомами диареи, в тяжелых – массивное поражение с сильными спастическими болями и кровавым стулом. Лечить необходимо любую форму псевдомембранозного колита, поскольку его развитие приводит к осложнениям, опасным для жизни.
Содержание статьи
Что представляет собой псевдомембранозный колит
Псевдомембранозный колит (ПМК) – это воспалительное заболевание толстой кишки, характеризующееся образованием на слизистой оболочке желто-белых бляшек, сливающихся с образованием псевдомембран. У пациентов с этим заболеванием обычно наблюдаются боли в животе, диарея, лихорадка и лейкоцитоз.
Поскольку псевдомембранозный колит часто ассоциируется с инфекцией C. difficile, при подозрении на него следует выполнить анализы стула и начать эмпирическое лечение антибиотиками.
Когда результаты на C. difficile отрицательны, и симптомы сохраняются, несмотря на лечение, рекомендуется консультация гастроэнтеролога и ректороманоскопия. Если псевдомембранозный колит подтвержден эндоскопически, следует выполнить биопсию толстой кишки, поскольку гистология может дать полезные подсказки к основному диагнозу.
Следует учитывать менее распространенные, не связанные с C. difficile причины возникновения псевдомембранозного колита, так как к этому состоянию может привести целый ряд причин. До применения антибиотиков широкого спектра действия ПМК чаще ассоциировался с ишемической болезнью, обструкцией, сепсисом, уремией и отравлением тяжелыми металлами. Сейчас распространенные примеры включают болезнь Бехчета, коллагенозный колит, воспалительные заболевания кишечника, ишемический колит, другие инфекционные организмы (например, бактерии, паразиты, вирусы), а также прием лекарств и действие токсинов. Точное определение лежащей в основе причины ПМК позволит назначить правильное лечение и обеспечит хороший прогноз.
Лечение консервативное, но при перфорации толстой кишки, образовании гангрены или тяжелом заболевании проводится хирургическое вмешательство.
Признаки псевдомембранозного колита при ректороманоскопии
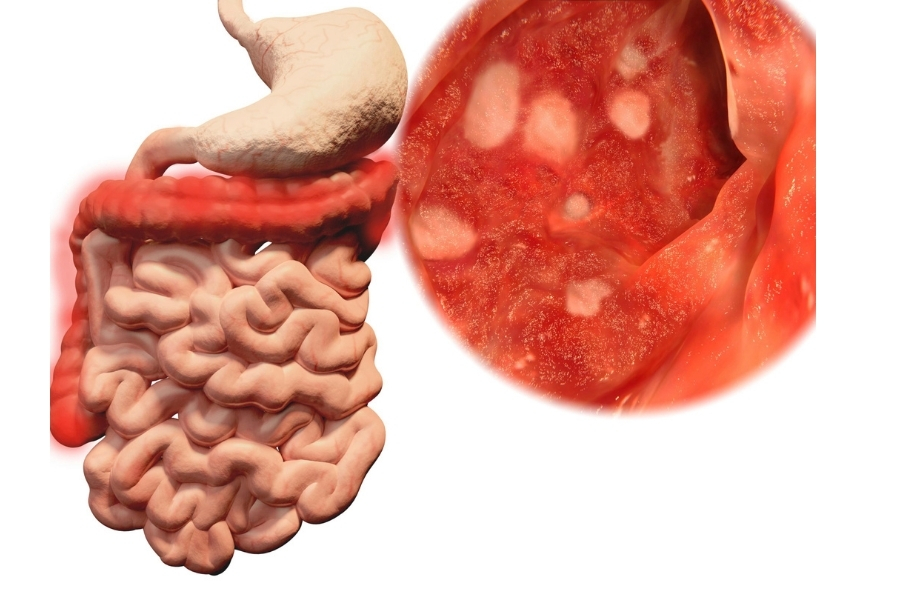
При эндоскопическом исследовании ПМК характеризуется многочисленными желто-белыми узелками или бляшками, образующими псевдомембраны на слизистых поверхностях толстой кишки.
Повреждение эндотелия из-за заражения или патологического процесса вызывает небольшие участки некроза в поверхностном эпителии. Затем извержение нейтрофилов, клеточного мусора и других воспалительных элементов из пластинки propria на эпителий приводит к образованию псевдомембран.
Псевдомембраны могут быть до двух сантиметров в диаметре, при заболевании средней тяжести они разбросаны по участкам нормальной или эритематозной слизистой оболочки. Сливающиеся псевдомембраны, покрывающие всю слизистую оболочку, можно увидеть при тяжелом заболевании.
Классификация поражений
Классификация псевдомембранозных поражений проводится на основе степени и глубины воспалительных изменений, с градацией поражений:
- тип 1 – поверхностные поражения, очаговое поверхностное эпителиальное воспаление;
- тип 2 – более глубокие поражения, очаговый некроз;
- тип 3 – полный некроз слизистой оболочки и значительного размера псевдомембраны.
Гистологическое исследование образцов биопсии варьируется в зависимости от основной причины, тяжести заболевания и временного течения заболевания, что может затруднить идентификацию провоцирующего триггера.
Причины псевдомембранозного колита
Этиология ПМК представлена в таблице 1. Самая распространенная причина – размножение клостридий C. difficile.
Таблица 1. Причины возникновения псевдомембранозного колита
| Инфекции | Другие колиты | Лекарства / химические вещества |
| Бактерии
Clostridium difficile Clostridium ramosum Escherichia coli O157:H7 Klebsiella oxytoca Plesiomonas shigelloides Salmonella enterica Вид шигеллы Shigella Золотистый стафилококк Staphylococcus aureus Yersinia enterocolitica Паразиты Entamoeba histolytica Schistosoma mansoni Strongyloides stercoralis Вирусы CMV цитомегаловирус |
болезнь Бехчета
коллагеновый колит ВЗК ишемический колит |
Алосетрон
Цисплатин кокаин Декстроамфетамин Циклоспорин А Доцетаксел 5-фторурацил золото глутаровый ацетальдегид НПВП Паракват |
Факторы риска развития ПМК включают:
- пожилой возраст;
- использование антибиотиков;
- использование лекарств, ослабляющих иммунную систему (например, химиотерапевтических препаратов);
- недавнюю операцию;
- историю псевдомембранозного колита;
- ЯК (язвенный колит) или болезнь Крона в анамнезе.
Псевдомембранозный колит, вызванный инфекцией Clostridium difficile
Возбудитель Clostridium difficile был впервые описан в 1935 году, но его связь с антибиотиками и ПМК не обозначалась до 1970-х годов, что способствовало активному использованию антибиотиков широкого спектра действия.
C. difficile – облигатный анаэробный организм и токсин-продуцирующая грамположительная палочка со способностью образовывать споры. Споры образуются, когда возбудитель попал в организм из окружающей среды, особенно в нозокомиальных условиях. Он идентифицируется как возбудитель в 15-30% случаев антибиотик-ассоциированной диареи и как основная причина антибиотик-ассоциированного колита.

Проявления болезни
Клиническая картина инфицирования клостридиями сильно варьирует: от бессимптомного носительства до пациента с ПМК, молниеносным колитом и токсическим мегаколоном.
Сопутствующие признаки и симптомы включают:
- лихорадку;
- лейкоцитоз;
- спазмы в животе;
- неспецифические рентгенологические данные колита или мегаколона.
Тяжелые случаи сопровождаются глубоким лейкоцитозом (с отчетами о количестве лейкоцитов до 100 000/мм3), гиповолемией, гипотонией, гипоальбуминемией / белковой энтеропатией, почечной дисфункцией и реактивным артритом.
Установлено, что у 3-8% пациентов развивается фульминантная инфекция, включающая тяжелый илеус, токсический мегаколон, перфорацию толстой кишки с последующим перитонитом и септический шок. Многие из этих пациентов нуждаются в колэктомии и имеют общую высокую летальность.
Механизм развития
Патофизиология клостридиальной инфекции (КДИ) изучена широко, она прогрессирует в определенной последовательности. Общий первый шаг – нарушение нормальной флоры толстой кишки с последующей колонизацией C. difficile. Обычно это происходит в результате применения антибиотиков, но может также быть связана с применением химиотерапевтических препаратов и иммуносупрессивной терапии.
С КДИ обычно ассоциируются антибиотики, такие как клиндамицин, пенициллины, фторхинолоны и цефалоспорины, но болезнь может возникнуть практически с любым антибактериальным средством, включая ванкомицин и метронидазол, часто используемые для лечения.
По исследованиям, среднее время от воздействия C. difficile на развитие КДИ составляет два-три дня, хотя появление симптомов может быть отсрочено на три месяца. Кроме того, они могут возникнуть даже после однократной дозы антимикробного или химиотерапевтического средства. Установлено, что ингибиторы протонной помпы повышают риск приобретения КДИ, хотя эта взаимосвязь остается неясной.
После первоначальной колонизации клинически значимая инфекция опосредуется выработкой токсина. Большинство болезнетворных штаммов продуцируют два больших белковых экзотоксина, токсин А и токсин В. После высвобождения в толстой кишке токсины связываются с рецепторами клеточной поверхности и интернализуются в клетках-мишенях. Внутри клетки они вызывают гликозилирование небольших белков, участвующих в клеточной сигнализации и регуляции путей.
Это, в свою очередь, приводит к нарушению цитоскелета, вызывая морфологические изменения клеток, активацию цитокинов и в конечном итоге гибель клеток. Кроме того, нарушаются плотные соединения между соседними клетками толстой кишки, что приводит к инфильтрации нейтрофилами и вызывает воспалительную реакцию, характерную для колита.
Псевдомембраны формируются благодаря притоку нейтрофилов в слизистую оболочку и дальнейшей активации нативной иммунной системы токсинами. Активация макрофагов и моноцитов вызывает высвобождение провоспалительных цитокинов, таких как интерлейкин ИЛ-1, ИЛ-8, фактор некроза опухоли (ФНО) и лейкотриен В4, приводящие к дополнительному повреждению слизистой оболочки, очаговому микроабсцессу и образованию псевдомембран.
Широко распространено мнение, что основной возбудитель ХДИ – токсин А, обладающий как энтеротоксическими, так и цитотоксическими свойствами. Тем не менее в более поздних исследованиях сообщалось о болезнях, связанных с токсином А-негативными и токсином В-позитивными штаммами. Исследование болезни in vitro в 2009 году с использованием подопытных грызунов показало, что при КДИ токсин В, а не токсин А, – основной фактор вирулентности.
Позже было обнаружено, что серьезные заболевания вызывают продуцирующие токсин А или В штаммы с такой же вероятностью, как и штаммы дикого типа. Кроме того, выявлено, что двойные мутантные штаммы, не продуцирующие ни один из токсинов, не авирулентны. Учитывая изменчивость опубликованных результатов, разумно сосредоточиться на диагностических тестах, способных идентифицировать присутствие обоих токсинов.
Продолжение статьи
- Энтероколит.
- Язвенный колит.
- Микроскопический лимфоцитарный и коллагеновый колит.
- Ишемический колит.
- Цитомегаловирусный колит.
- Псевдомембранозный колит — возбудитель, характеристика заболевания.
- Диагностика псевдомембранозного колита, вызванного C. difficile.
- Методы лечения псевдомембранозного колита.



Для отправки комментария необходимо войти на сайт.