Язвенный проктит – это идиопатическое воспаление слизистой прямой кишки. Диагноз ставится на основании характерного клинического анамнеза, эндоскопии, гистопатологии и исключения известных причин проктита.
Клиническое течение заболевания весьма изменчиво. У некоторых пациентов наступит быстрая ремиссия при незначительном или полном отсутствии дальнейшего заболевания, у других будут частые обострения, требующие дополнительного медикаментозного лечения, а у третьих болезнь будет трудно контролировать.
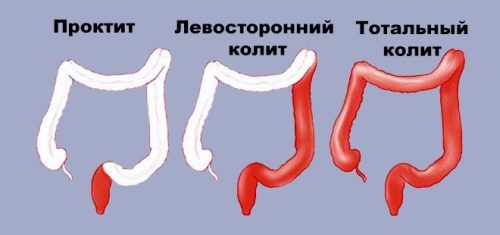
Степень заболевания также изменчива, некоторые случаи остаются ограниченными прямой кишкой, в других происходит распространение воспалительных изменений на проксимальный отдел толстой кишки.
Содержание статьи
Что представляет собой язвенный проктит
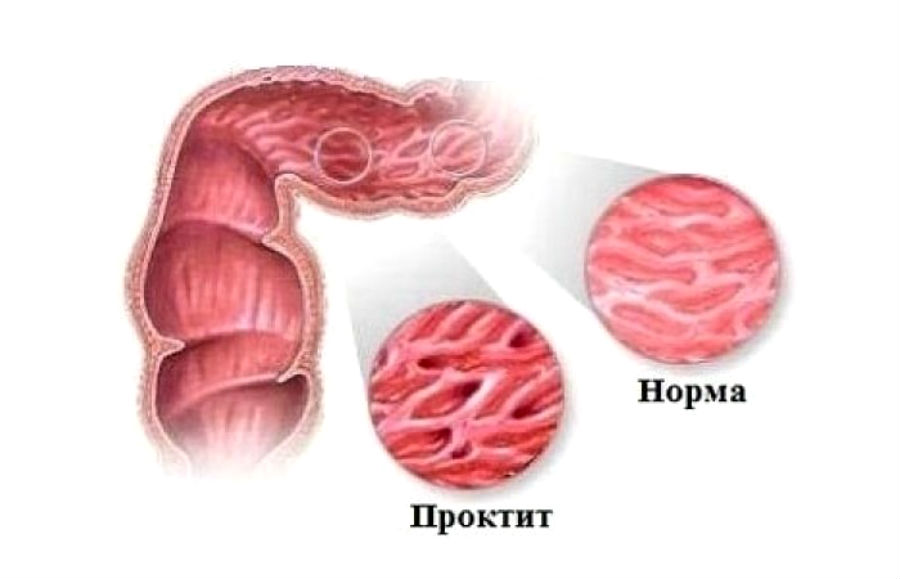
Язвенный проктит – это идиопатическое воспалительное заболевание слизистой оболочки, поражающее только прямую кишку, анатомически ограниченная форма язвенного колита.
Язвенный проктит – это легкая форма язвенного колита, хронического воспалительного заболевания кишечника (ВЗК), состоящего из мелких изъязвлений на внутренней слизистой оболочке толстой кишки, не проникающих через стенку мышц кишечника. При этой форме колита воспаление начинается в прямой кишке и распространяется не более чем на 20 см в толстую кишку. Около 25-30% людей с диагнозом «язвенный колит» на самом деле могут иметь язвенный проктит.
Диагноз ставится на основании клинической картины, результатов эндоскопии и гистопатологии. Кроме того, исключаются другие причины проктита.
Течение болезни варьирует:
- от полного разрешения до легко поддерживаемой ремиссии;
- от частых рецидивов до рефрактерного заболевания.
Язвенный проктит опасен тем, что примерно у 30-50% больных происходит развитие патологического процесса до язвенного колита, распространяющегося дальше по кишечнику и вовлекающего сигмовидную кишку.
Существует ряд методов лечения, помогающих облегчить симптомы и вызвать ремиссию, но конкретного лекарства от него нет. Начальные методы лечения – препараты 5-АСК (месалазин) или ГКС, применяемые ректально. Исследования показали, что прием иммуномодуляторов (азатиоприн, 6-меркаптопурин) сопровождался облегчением симптомов, но они применялись в небольших группах пациентов, рефрактерных к лечению 5-АСК или ГКС. Хирургическое лечение требуется в редких случаях.
Причина язвенного проктита
Причина язвенного проктита не установлена (поэтому он называется идиопатическим). Согласно научным данным, считается, что за его развитие ответственно взаимодействие нескольких факторов:
- окружающая среда;
- кишечная флора;
- иммунная дисрегуляция;
- генетическая предрасположенность.
До сих пор непонятно, почему воспаление ограничивается прямой кишкой. Риск язвенного проктита несколько выше для тех, у кого есть член семьи с этим заболеванием.
Симптомы язвенного проктита
Все симптомы язвенного проктита относятся к прямой кишке.
- Кровь в стуле. Встречается практически у всех больных.
- Диарея. Распространенный симптом.
- Запор. Может развиться, когда организм пытается поддерживать нормальную работу кишечника.
Воспаление прямой кишки может вызвать чувство позывов к дефекации, дискомфорт после дефекации и ощущение неполного опорожнения кишечника.
Системные симптомы, такие как жар, усталость, тошнота и потеря веса, встречаются редко.
Язвенный проктит иногда протекает с осложнениями, например, при повышенном раздражении анальной и прямой кишки может возникнуть геморрой. В редких случаях возникают абсцессы и внекишечные симптомы. Что касается развития колоректального рака, то больные с язвенным проктитом имеют равные риски с остальными людьми.

Диагностика язвенного проктита
Обычно проктолог ставит диагноз язвенного проктита после изучения истории болезни, проведения общего обследования и выполнения стандартной ректороманоскопии.
- Сбор анамнеза. В первую очередь проводится опрос пациента. Признаки, соответствующие идиопатическому язвенному проктиту, – предшествующие подобные эпизоды, семейный анамнез воспалительных заболеваний кишечника и вялое клиническое течение.
- Исследование кала. Рекомендуется выполнить посев кала, это помогает в диагностике, поскольку позволяет исключить бактериальные кишечные инфекции.
- Дополнительное лабораторное тестирование полезно для исключения других причин проктита. Сывороточные перинуклеарные антинейтрофильные цитоплазматические антитела (p-ANCA) и антитела к Saccharomyces cerevisiae (ASCA) помогают в диагностике идиопатического язвенного проктита и его дифференциации от болезни Крона или неопределенного проктоколита.
- Рентген кишечника. Рентген обычно не требуется, хотя иногда он может быть необходим для оценки тонкой кишки или других частей толстой кишки. Признаки, указывающие на проктит при контрастных клизмах, включают неровность слизистой оболочки прямой кишки и уменьшение ее растяжения. Рентгенограммы и контрастные клизмы – не чувствительные и не специфичные методы оценки этого заболевания.
- Ректороманоскопия.
Диагноз преимущественно основывается на эндоскопических данных (ректороманоскопии):
- поражения находятся на линии, ограниченной прямой кишкой, видна четкая верхняя граница с нормальным проксимальным отделом слизистой оболочки;
- поражение диффузное и равномерное;
- характерна зернистая, рыхлая слизистая с размытым или отсутствием нормального сосудистого рисунка;
- определяется контактное или спонтанное (самопроизвольное) кровотечение.
Гистологические признаки язвенного проктита
Биопсии, взятые во время ректороманоскопии, помогают исключить другие возможные причины воспаления прямой кишки. Гистопатология полученных образцов показывает неспецифические признаки острого воспаления слизистой оболочки, абсцессов крипт и снижения количества бокаловидных клеток.
Есть еще несколько более конкретных признаков язвенного проктита:
- атрофия слизистой оболочки;
- утолщение мышечной оболочки;
- метаплазия клеток Панета.
Дифференциальный диагноз язвенного проктита
Диагноз язвенного проктита основывается на представленных симптомах и ректороманоскопическом обследовании, но в каждом случае необходима дифференциальная диагностика.
У пациентов с предшествующим диагнозом воспалительного заболевания кишечника с ухудшением симптомов может быть сопутствующая патология, наложенная на основное заболевание. Системный подход к постановке правильного диагноза имеет жизненно важное значение для определения правильной терапии и прогноза.
Заболевания, которые следует исключить для подтверждения диагноза: Болезнь Крона, проктит, лучевой проктит, псевдомембранозный проктоколит.
Болезнь Крона. Может протекать с изолированным поражением прямой кишки и может быть изначально неотличима от язвенного проктита. Данные, наводящие на мысль о болезни Крона, включают отечность, перианальные гнойные поражения, анальные трещины (особенно в атипичных местах) и стеноз заднего прохода.
Проктит, вызванный инфекцией. Следует тщательно изучить историю интимных отношений, поскольку нетрадиционные контакты могут привести к передаче организмов, вызывающих проктит. Наиболее распространенные из этих организмов – Neisseria gonorrhoeae, Chlamydia trachomatis, Treponema pallidum и вирус простого герпеса (ВПГ).
Идентификация одного из этих патогенов в качестве причины проктита производится на основе анамнеза и выявления соответствующими лабораторными методами:
- грамположительная окраска (N. gonorrhoeae);
- культура (N. gonorrhoeae);
- культура тканей (C. trachomatis);
- вирусная культура (HSV);
- прямое флуоресцентное окрашивание антителами (C. trachomatis);
- серология (T. pallidum, HSV);
- темнопольная микроскопия (T. pallidum);
- биопсия (HSV).
Рекомендуется провести проктоскопию. Если наблюдается вовлечение дистального отдела прямой кишки и анального канала – это типичная картина венерического проктита.
Путешествия в прошлом или симптомы — аноректальная боль и выделения (слизь, гной, кровь), предполагают инфекционную этиологию. Большинство инфекционных организмов, кроме перечисленных выше, независимо от того, передаются они половым путем или нет, приводят к проктоколиту вместо изолированного проктита.
Дифференциальная диагностика осуществляется путем сочетания ректороманоскопии и посева кала или обследования на яйцеклетки паразитов. В некоторых случаях проводится биопсия прямой кишки. Она позволяет выявлять трофозоиты Entamoeba histolytica, несмотря на отрицательные результаты обследования кала.
Лучевой проктит. Облучение таза может привести к острому или хроническому проктиту, отличающемуся от идиопатического язвенного проктита на основании анамнеза, характерного внешнего вида изъязвлений и биопсии.
Эндоскопически острый лучевой проктит проявляется в виде рыхлой слизистой оболочки с отеком, а гистопатология показывает поверхностные изменения слизистой оболочки – снижение скорости митоза эпителия, атрофия, воспалительные клетки в собственной пластинке.
Результаты эндоскопии, указывающие на хронический лучевой проктит, включают телеангиэктазию, гиперемию слизистой оболочки, изъязвление и стриктуру.
Типичные гистопатологические признаки хронического лучевого поражения стенки кишечника — микрососудистые изменения, такие как разрастание артериол интимы, облитерирующий эндартериит, эктазия капилляров. Все эти признаки позволяют дифференцировать идиопатический язвенный проктит от лучевого.
Изолированный проктит, вызванный ишемией, встречается редко, но чаще всего возникает после хирургического вмешательства на брюшной аорте. Артериальная эмболизация и лимфома прямой кишки – дополнительная этиология ишемического проктита.
В зависимости от тяжести заболевания при эндоскопии выявляются отек слизистой оболочки, цианоз, экхимоз, шелушение и некроз. При остром ишемическом проктите при биопсии прямой кишки видны отек слизистой и кровоизлияние. Позже в ходе этого процесса развиваются регенеративные изменения (короткие, широкие, неравномерно расположенные крипты), заметные при биопсии слизистой оболочки.
Псевдомембранозный проктоколит. Псевдомембранозный проктоколит вызывается пролиферацией тканей из-за деятельности токсин-продуцирующей бактерии Clostridium difficile. Такое часто происходит после антибактериальной терапии.
Этот процесс легко отличить от идиопатического язвенного проктита по наличию желтоватых псевдомембран. Прямая кишка может быть поражена, но не слишком сильно. Вовлечение только этого отдела почти никогда не встречается, как правило, воспалены и другие сегменты кишки. Определить диагноз позволяет токсин C. difficile, обнаруженный в стуле вместе с сопутствующим клиническом течением. Гистопатология демонстрирует воспалительные изменения в собственной пластинке слизистой оболочки и очаговые изъязвления слизистой с высыпанием гнойного материала и некротических остатков, образующих так называемое вулканическое поражение.
Продолжение статьи
- Часть 1. Проктит.
- Часть 2. Осложнения парапроктита.
- Часть 3. Язвенный проктит.
- Часть 2. Лечение язвенного проктита.



Для отправки комментария необходимо войти на сайт.