Бовеноидный папулез характеризуется папулезными поражениями гениталий, вызванными заражением ВПЧ. Распространен в сексуально активной возрастной группе обоих полов.
Прогноз бовеноидного папулеза неясен. Некоторые поражения могут регрессировать в течение нескольких месяцев, а другие могут развиться в злокачественные опухоли.
Содержание статьи
Что представляет собой бовеноидный папулез
Бовеноидный папулез (БП) – редкое заболевание, передающееся половым путем. Впервые он был описан в 1977 году Копфом и Бартом как папулы полового члена. Однако это происходит у обоих полов. Обычно он поражает молодых сексуально активных людей.
Это состояние также было названо «внутриэпителиальной неоплазией вульвы» (VIN) и «интраэпителиальной неоплазией полового члена» (PIN). Классификация этого заболевания исторически была запутанной и включала три клинических состояния:
- БП;
- болезнь Боуэна;
- эритроплазию Кейра.
Теперь не рекомендуется использовать эти три объекта для описания поражений в аногенитальной области. В 2015 году Международное общество по изучению вульвовагинальных заболеваний (ISSVD) рекомендовало термин «плоскоклеточное интраэпителиальное поражение высокой степени» (HSIL) для охвата всех гистопатологических диагнозов предрака гениталий и не описывает конкретно клиническую форму бовеноидного папулеза.
Таким образом, в настоящее время заболевание классифицируется как высокосортное плоскоклеточное интраэпителиальное поражение высокой степени вульвы или полового члена (HSIL), а термин «бовеноидный папулез» больше не используется патологами в Классификации опухолей ВОЗ, 5-е издание 2020 года. Но врачи по-прежнему признают бовеноидный папулез как отдельный клинический вариант, учитывая его характерный клинический вид.
Фактически БП индуцируется ВПЧ и проявляется в виде одиночных или множественных папул в аногенитальной области. Это заболевание может длиться от двух недель до нескольких лет. Клинически БП ассоциируется с остроконечными кондиломами, а гистологически он очень похож на плоскоклеточный рак in situ (болезнь Боуэна).
Лечение БП обычно включает лазерную терапию на углекислом газе, криотерапию, электрокоагуляцию и эксцизионную операцию. Сообщается также о нескольких других методах лечения, таких как местное нанесение крема с 5-фторурацилом, имиквимодом и фотодинамическая терапия.
Поражения бовеноидного папулеза обычно считаются доброкачественными со спонтанным регрессом, не оставляющим последствий у иммунокомпетентных лиц, хотя небольшое количество может трансформироваться в инвазивную плоскоклеточную карциному.
Распространенность
Бовеноидный папулез обычно встречается у сексуально активных людей и преимущественно в возрасте от 30 до середины 50 лет со средним возрастом 31 год. Однако БП может появиться в любом возрасте, и заболеваемость колеблется от 3 до 80 лет. Болеют представители обоих полов, хотя недавние данные показали, что число случаев увеличилось у женщин. По оценкам, на 100000 женщин приходится 5 случаев. Точная распространенность неизвестна, поскольку поражения бовеноидного папулеза клинически связаны с остроконечными кондиломами. Никаких расовых пристрастий к заболеванию нет.
Причины бовеноидного папулеза
Это ИППП возникает из-за инфекции эпителиальными/слизистыми типами ВПЧ высокого риска. Большинство поражений связано с онкогенными типами, в основном генотипом ВПЧ 16, но иногда обнаруживаются ВПЧ 18, 31, 33, 34, 35, 39, 42, 48, 51, 52, 53 и 54.
Бовеноидный папулез также может возникать у лиц с ослабленным иммунитетом, например у реципиентов трансплантата. Он распространяется при тесном контакте кожи с кожей, как правило во время полового акта. Не исключается вертикальная передача в послеродовом периоде.
Предрасполагающие факторы БП:
- курение;
- раннее начало половой жизни;
- множественные половые партнеры;
- необрезанные половые партнеры-мужчины;
- иммуносупрессия.
Механизм развития
Обнаружение общего антигена папилломавируса в случаях бовеноидного папулеза подтверждает гипотезу о том, что он – результат ВПЧ. Фактически вирусные онкобелки E6 и E7 онкогенных типов HPV вносят вклад в онкогенез, индуцируя сверхэкспрессию белка p16 и обратную транскрипцию теломеразы человека (hTERT). Аномальная экспрессия онкобелков р53 и р16, а также повышенная концентрация теломеразы тесно связаны с возникновением и развитием бовеноидного папулеза.
Гистологические особенности поражений при бовеноидном папулезе
Гистопатологические признаки бовеноидного папулеза (БП) – гиперкератоз, очаговый кератоз, акантоз и клеточная атипия эпидермиса. Атипия клеток характеризуется гиперхроматическими ядрами, выступающими ядрышками, митотическими фигурами, эпидермальными многоядерными гигантскими клетками. Иногда наблюдается легкое или умеренное образование перинуклеарных вакуолей.
Гистопатологически бовеноидный папулез показывает аналогичные, но в целом более мягкие изменения по сравнению с болезнью Боуэна. В верхнем слое дермы могут наблюдаться расширенные капилляры и диффузная периваскулярная инфильтрация лимфоцитов. Наиболее характерный признак БП – случайная трансформация бовеноидной атипии в доброкачественную пролиферацию с течением времени, особенно в ходе спонтанной регрессии.
Для постановки диагноза успешно применяется иммуногистохимия (определение белка p16). Окрашивание антителом к белку p16 имеет высокую специфичность и чувствительность для выявления этого заболевания.
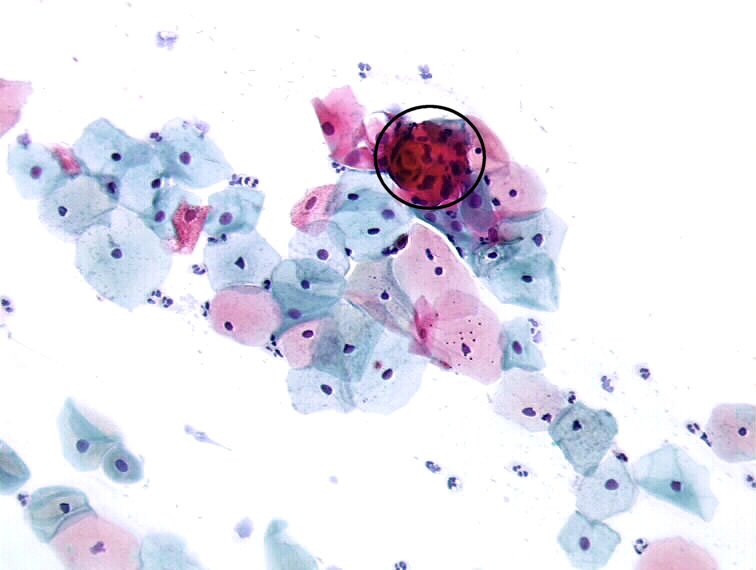
Симптомы бовеноидного папулеза
Клинически бовеноидный папулез характеризуется множественными хорошо разграниченными папулами от красно-коричневого до фиолетового цвета, обычно размером менее 1 см. Поверхность поражения может быть:
- плоской;
- гладкой;
- куполообразной;
- папилломатозной;
- бородавчатой.
Некоторые папулы могут сливаться в большие бляшки. Иногда БП представляет собой бородавчатые белые бляшки. Поражения при бовеноидном папулезе имеют различную окраску, такую как:
- блестящая;
- розовая;
- красновато-коричневая;
- фиолетовая;
- черная;
- они также могут иметь окраску, аналогичную окраске окружающей кожи или слизистой оболочки.
Бовеноидный папулез в первую очередь затрагивает ствол пениса, но также поражается крайняя плоть, головка, мошонка, а также задний проход. У женщин зафиксированы поражения половых губ, влагалища, клитора, паховых складок и перианальной области. Поражения обычно темнее у женщин, чем у мужчин.
Обычно они протекают бессимптомно. Изредка пациенты жалуются на кожный зуд и болезненность пораженного участка.
Экстрагенитальный бовеноидный папулез – очень редкое заболевание, оно может поражать лицо, пальцы, локти или шею с сопутствующими поражениями половых органов или без них.
Связанные расстройства
Симптомы следующих заболеваний могут быть аналогичны симптомам бовеноидного папулеза. Сравнения могут быть полезны для дифференциальной диагностики:
- Болезнь Боуэна характеризуется предраком, медленно растущим злокачественным новообразованием кожи. Основной симптом – красно-коричневое, чешуйчатое или покрытое коркой пятно, напоминающее псориаз, дерматит. Возникает на любой части тела (кожа/слизистые), часто поражает половые органы.
- Кондилома – распространенное инфекционное венерическое заболевание, вызывается ВПЧ и обычно передается при прямом интимном контакте. Бородавки, обнаруживаемые при этом заболевании, представляют собой небольшие, мягкие, влажные, розовые или красные возвышения на коже или слизистых оболочках гениталий, рта, ануса или прямой кишки. Обычно бородавки образуются скоплениями.
- Красный плоский лишай – это рецидивирующая зудящая воспалительная сыпь на коже, характеризующаяся небольшими отдельными угловатыми пятнами, иногда срастающимися, образующими грубые чешуйчатые пятна. Часто сопровождается очагами в ротовой полости. Преимущественно этим заболеванием страдают женщины. Очаги встречаются на поверхностях запястий, ног, туловища, пениса и влагалища.
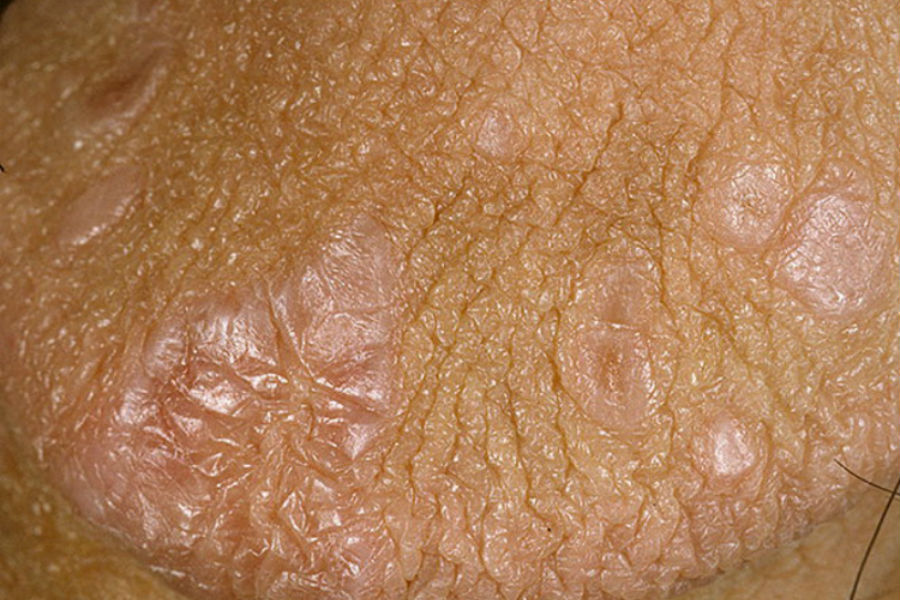
Диагностика бовеноидного папулеза
Консультация. В первую очередь выясняют жалобы и собирают анамнез.
Во время опроса пациента следует обратить внимание на незащищенные интимные отношения в анамнезе или половые отношения с человеком, инфицированным ВПЧ.
Затем проводят осмотр гениталий. БП можно заподозрить на основании типичного вида поражений, но для подтверждения нужны специальные исследования.
Биопсия с последующей гистологией. Из-за его потенциальной злокачественной трансформации диагноз обычно ставится на основании биопсии пораженного участка (гистологическое исследование). Обычное окрашивание гематоксилином и эозином (H&E) покажет плеоморфные, гиперхроматические кератиноциты с множественными ядрами и случайными аномальными митотическими фигурами.
Эпидермальная атипия может варьироваться от рассеянной («точечной» или «картечью») до атипии на всю толщину. Истинные койлоциты встречаются редко, но часто присутствуют частично вакуолизированные койлоцитоподобные клетки.
Эпидермальная псориазиформная гиперплазия, гиперкератоз и очаговый паракератоз – также общие признаки. Базальная мембрана обычно цела, с сохранившимся дермо-эпидермальным переходом. Окрашивание иммунопероксидазой позволяет выявить присутствие антигена папилломавируса в ядрах поверхностных эпидермальных клеток.
Более подробно признаки поражений описаны в разделе «Гистологические особенности поражений при бовеноидном папулезе».
Следующим шагом иногда рекомендуется определение подтипа ВПЧ. Подтипирование HPV обычно при бовеноидном папулезе не выполняется, но при необходимости может быть выполнено с помощью:
- саузерн-блот-гибридизации (саузер блоттинг);
- дот-блот-гибридизации;
- обратной блот-гибридизации;
- полимеразной цепной реакции.
Микроскопия. Результаты микроскопии показывают типичные признаки болезни Боуэна с несколькими отличительными признаками. Различие заключается в ограниченном бляшкообразном рисунке, множественности поражений, молодом возрасте пациента, меньшем дискератозе и атипии и более расширенных сосудах в дерме.
Следовательно, диагноз бовеноидный папулез основывается на клинических данных и гистопатологической корреляции.
В последующем биопсия кожи рекомендуется в случае поражений, не поддающихся стандартным методам лечения, чтобы исключить злокачественные новообразования.
Обязательна экстенсивная оценка инфекции ВПЧ, включая осмотр ротовой, генитальной и анальной области. Кроме того, следует проводить аноскопию в случае восприимчивого анального полового акта. Все это нужно делать как для пациента, так и для партнера.
Дифференциальная диагностика бовеноидного папулеза
Дифференциальный диагноз БП включает следующее:
- болезнь Боуэна;
- эритроплазия Кейра (плоскоклеточный рак in situ (SCC-IS) головки полового члена;
- красный плоский лишай;
- контагиозный моллюск;
- плоскоклеточный рак/карцинома (SCC);
- остроконечные кондиломы (поражения БП часто напоминают остроконечные кондиломы, но чаще бывают гладкими, сидячими и гиперпигментированными);
- себорейный кератоз (обычно БП легко отличить от этого заболевания по внешнему виду, однако более гладкие поражения при себорейном кератозе можно ошибочно принять за БП);
- бородавчатая дискератома;
- невусы или атипичные родинки.
Для дифференциации этих заболеваний от бовеноидного папулеза требуется биопсия.
Лечение бовеноидного папулеза
Лечение БП направлено на предотвращение трансформации в злокачественные новообразования и сохранение нормальных тканей и функций. Наиболее эффективно простое локальное разрушение очагов поражения.
Поскольку заболевание обычно возникает у молодых людей и часто проходит спонтанно, лечение начинают с консервативного. Без лечения поражения БП могут регрессировать в среднем через 8 месяцев.
Препараты для местного применения:
- Имиквимод 5% наносят через день в течение 8 недель или имиквимод 3,75% наносят ежедневно в течение 8 недель;
- Ретиноиды: гель Тазаротен для местного применения 0,05%. Способ применения: наносить 1 раз в день в течение 1-2 недель, повторять, если поражения не исчезли;
- Трихлоруксусная кислота (используется жидкость от 25% до 50%). Способ применения: нанести тонким слоем, смыть через 1-2 часа. Процедуру повторять каждые 1-2 недели;
- Кератолитические агенты: Подофилин (используется раствор в концентрации от 10% до 25%). Способ применения: наносить на пораженные участки, затем вымыть обрабатываемую область через 1-2 часа после первого применения. Процедуру проводят еженедельно, пока поражения не исчезнут. При хорошей переносимости препарат можно оставить на более длительное время от 4 до 6 часов, затем смыть. Используется также раствор Кондилин (подофиллотоксин 0,5%).
Крем с 5-фторурацилом (торговое наименование Efudix, содержит 0,5% фторурацил) – цитотоксический агент или антиметаболит, токсичный для живых клеток, особенно для определенных раковых или предраковых клеток. Он применяется для лечения бовеноидного папулеза, но в России не зарегистрирован.
Способы удаления поражений
Методы удаления очагов при бовеноидном папулезе включают местную абляционную или деструктивную терапию, такую как:
- лазерная вапоризация с помощью двуокиси углерода (CO2);
- криотерапия;
- электрокоагуляция;
- фотодинамическая терапия, опосредованная 5-аминолевулиновой кислотой (ALA-PDT),
- эксцизионная хирургия (удаление).
Однако рецидив возникает часто при использовании всех методов лечения.
Установлено, что курение способствует рецидивам бовеноидного папулеза.
Системные последствия, осложнения, прогноз
БП характеризуется вариабельным течением:
- возможен спонтанный регресс поражений;
- поражения могут быть стойкими;
- периоды улучшения сменяются рецидивами.
Поражения сохраняются на многие годы и рецидивируют преимущественно у двух групп населения: пожилых и лиц со сниженным иммунитетом.
Женщины с поражением бовеноидный папулез и половые партнеры пациентов-мужчин подвержены высокому риску карциномы шейки матки или вульвы из-за инфицирования потенциально онкогенным ВПЧ.
Неопластическая трансформация бовеноидного папулеза до инвазивного плоскоклеточного рака у иммунокомпетентных пациентов оценивается в 2,6%. У пациентов с ослабленным иммунитетом риск инвазивных злокачественных новообразований, включая неоплазию шейки матки, может быть выше. Половина ВИЧ-инфицированных пациентов с аногенитальными бородавками имеет плоскоклеточный рак на месте (SCCIS) при гистологии. Есть случаи трансформации в болезнь Боуэна.
Задокументированная частота рецидивов послеоперационного иссечения составляет до 20,3%.
Последующее наблюдение за пациентами при бовеноидном папулезе
Пациенты с бовеноидным папулезом должны находиться под тщательным наблюдением.
Бовеноидный папулез шейки матки связан с увеличением числа аномальных мазков из шейки матки. Рекомендуются ежегодные серийные обследования (включая мазки Папаниколау) из-за реальной, хотя и низкой скорости развития инвазивного плоскоклеточного рака и возможности рецидива.
Мужчинам, практикующим секс с мужчинами, рекомендуется рассмотреть анальный мазок на цитологию.
Если поражения не рассасываются, необходимо проводить последующее лечение каждые 3–6 месяцев, учитывая возможность злокачественных изменений. Поменять метод терапии может только врач.
Чтобы уменьшить передачу между партнерами, рекомендуется использовать презерватив. Кроме того, существуют профилактические вакцины для предотвращения заражения онкологическими подтипами ВПЧ.



Для отправки комментария необходимо войти на сайт.