Антигистаминные препараты – наиболее широко используемые лекарства в мире. Эти препараты назначают при аллергическом рините, аллергическом конъюнктивите, крапивнице. Они входят в состав препаратов для лечения кашля, лихорадки и бессонницы.
Из-за разной избирательности к гистаминовым рецепторам H1, которых много в центральной нервной системе (ЦНС), разные антигистаминные препараты H1 могут по-разному влиять на цикл сна и бодрствования, внимание, память и обучение. Во время лечения этими препаратами подобные эффекты в течение дня нежелательны, особенно у активных пациентов. Поэтому важно знать, какой антигистаминный препарат H1 выбрать для оптимальной эффективности лечения и минимальных побочных эффектов.
Антигистаминные препараты H1 классифицируются как антигистаминные препараты первого и второго поколения в соответствии с их фармакокинетическими свойствами, структурой и побочными эффектами.
Содержание статьи
Гистамин и его рецепторы
Гистамин – это биогенный амин, синтезируемый из аминокислоты гистидина в присутствии фермента L-гистидиндекарбоксилазы. Гистамин синтезируется и секретируется различными клетками человеческого тела: базофилами, тучными клетками, тромбоцитами, гистаминергическими нейронами, лейкоцитами и энтерохромаффинными клетками.
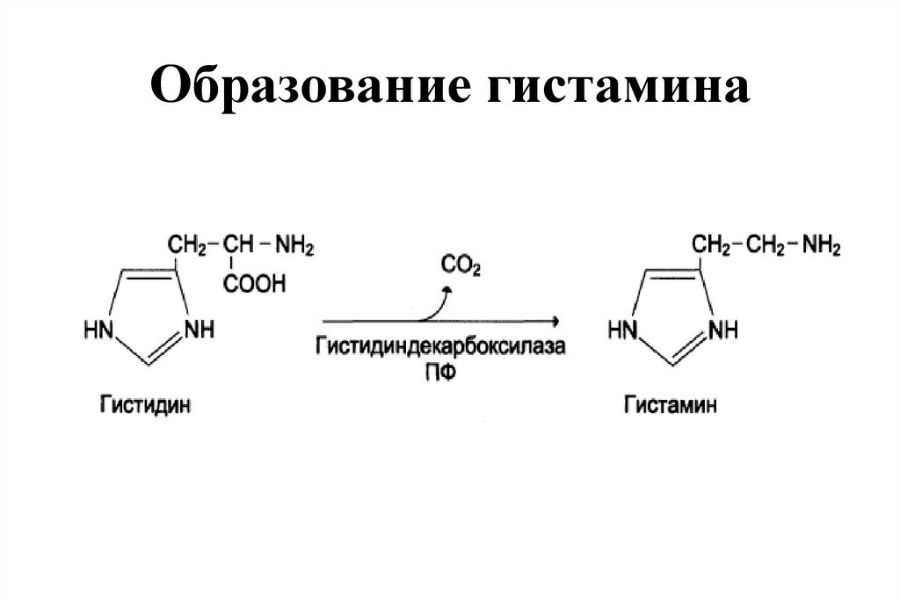
Синтезированный гистамин является посредником многих физиологических реакций, связываясь с гистаминовыми рецепторами на клетках различных тканей.
Существует 4 типа гистаминовых рецепторов: H1, H2, H3 и H4. Антигистаминные препараты H1 структурно не похожи на гистамин, поэтому они связываются не с участком гистамина на рецепторе, а с другими участками рецептора, «блокируя» рецептор H1. Таким образом, антигистаминные препараты являются обратными агонистами гистаминовых рецепторов H1 и должны называться антигистаминными препаратами H1, а не антагонистами рецепторов H1.
Гистаминергическая система головного мозга
Гистамин широко известен как медиатор, секретируемый тучными клетками и базофилами во время аллергических реакций быстрого типа, поэтому не следует забывать, что он также является эндогенным нейромедиатором.
Нейроны ЦНС, которые синтезируют гистамин, обнаруживаются только в задних участках гипоталамуса, откуда он посылает сигналы остальной части мозга. Морфологические характеристики гистаминергической системы аналогичны таковым у других биогенных аминов (норадреналин, серотонин), при этом многие волокна исходят из ядер компактных нейронов во всех направлениях.
Гистамин ЦНС связывается с рецепторами H1, H2, H3 и H4 и участвует в различных процессах: в циклах сна и бодрствования, внимания, памяти и обучения, регулировке аппетита. Кроме того, гистаминергическая система взаимодействует с другими системами нейротрансмиттеров.
Свойства гистамина:
- Модулирует высвобождение ацетилхолина, снижая холинергический фон, активируя нейроны, высвобождающие серотонин, что приводит к приобретению эмоциональной памяти, особенно в ситуациях, связанных со страхом.
- Поддерживает состояние бодрствования, потому что гистаминергические нейроны мало активируются во время сна и очень активны во время внимания и бодрствования.
- Является одним из нейромедиаторов, подавляющих аппетит, поскольку он подавляет высвобождение норэпинефрина, который стимулирует аппетит.
- Способствует высвобождению окситоцина при различных физиологических состояниях, включая роды и лактацию.
Гематоэнцефалический барьер и антигистаминные препараты
Действие антигистаминных препаратов на ЦНС зависит от способности препарата преодолевать гематоэнцефалический барьер и связываться с рецепторами H1 в головном мозге. Способность преодолевать гематоэнцефалический барьер зависит от липофильности и сродства молекулы лекарства к Р-гликопротеину (P-gp).
P-gp – трансмембранный транспортный белокрасположен в мембране эндотелиальных клеток сосудов головного мозга. Он регулирует перенос биологически активных молекул, таких как гормоны, ксенобиотики, через клеточную мембрану из ЦНС. Транспорт происходит активно в присутствии аденозинтрифосфата (АТФ), независимо от градиента концентрации на обеих сторонах клетки.
Эндотелиальные клетки капилляров ЦНС тесно связаны с относительно небольшим количеством трансэндотелиальных каналов для диффузии пассивно растворимых молекул. Гематоэнцефалический барьер также включает микроглию, астроциты, перициты и сами нейроны.
Антигистаминные препараты первого поколения липофильны, не имеют сродства к P-gp, а антигистаминные препараты второго поколения менее липофильны и являются хорошими субстратами для P-gp. Поэтому распределение молекулярной массы (чем меньше молекула, тем легче преодолеть гематоэнцефалический барьер) становится все менее и менее важным. Например, дезлоратадин (338,9) имеет молекулярную массу, аналогичную гидроксизину (347,9), но его поступление в ткани мозга иное.
Было обнаружено, что поглощение антигистаминных препаратов первого поколения тканями мозга в 5,5 раз выше, чем у антигистаминных препаратов второго поколения.
Антигистаминные препараты классифицируются как депрессанты, не влияющие на ЦНС, по трем аспектам:
- Субъективное ощущение сонливости (отсутствие после приема антигистаминных препаратов).
- Объективная оценка изменений когнитивных и психомоторных функций.
- Оценка занятости центрального рецептора H1 при позитронно-эмиссионной томографии (ПЭТ). Чем больше H1 рецепторов занято, тем больше страдают психометрические и мозговые функции.
Антигистаминный препарат может быть классифицирован как депрессант, не влияющий на ЦНС, если количество занятых центральных H1-рецепторов составляет менее 20% при максимальной рекомендованной дозе. ЦНС подавляется, если занято более 50% рецепторов H1 в головном мозге, хотя, по оценкам некоторых авторов, это число должно достигать 60-70%.
Последние два аспекта особенно важны, но при классификации антигистаминных препаратов как депрессантов, не влияющих на ЦНС, необходимо учитывать все три аспекта.
Влияние антигистаминных препаратов первого поколения на ЦНС
Антигистаминные препараты первого поколения были синтезированы из соединений той же химической группы, из которых также были синтезированы холинергические антагонисты, транквилизаторы, антипсихотические и гипотензивные препараты. В результате они обладают низкой селективностью к рецепторам H1 и часто взаимодействуют с рецепторами других биогенных аминов, вызывая антимускариновый, антифаадренергический и антисеротонинергический эффекты.
- Седативный эффект. Антигистаминные препараты H1 первого поколения, как правило, препятствуют взаимодействию гистамина с рецепторами H1 в ЦНС, вызывая сонливость, седативный эффект, усталость, что приводит к нарушению когнитивной функции, памяти и психомоторной активности.
- Токсичность при передозировке. Антигистаминный эффект H1 в ЦНС ответственен за опасную для жизни токсичность антигистаминных препаратов первого поколения при передозировке.
- Изменение цикла сна и бодрствования. Антигистаминные препараты первого поколения значительно изменяют дневной цикл сна и бодрствования. Поэтому сонливость и утомляемость – обычные явления при приеме антигистаминных препаратов первого поколения в рекомендуемых дозах для лечения аллергических заболеваний. При их приеме ухудшается память и концентрация.
- Влияние на способности вождения. Нарушение способности управлять автомобилем при приеме антигистаминных препаратов первого поколения отмечается даже при отсутствии сонливости. Субъективные ощущения сонливости и способности управлять автомобилем не всегда коррелируют: некоторые люди не испытывают субъективных побочных эффектов, хотя ухудшение психомоторной функции выявляется объективно, тогда как другие жалуются на сонливость, но могут выполнять тесты, отражающие психомоторную функцию без изменений.
- Изменение структуры ночного сна. Во время ночного сна антигистаминные препараты первого поколения продлевают период быстрых движений глаз (REM) во время фазы сна и сокращают продолжительность REM-сна. Из-за длительного периода полувыведения на следующее утро также ощущается остаточный эффект: снижены внимание, бдительность, рабочая память, отмечаются сенсомоторные нарушения и более быстрое засыпание в течение дня.
- Усиление действия алкоголя. Антигистаминные препараты первого поколения усиливают негативное влияние этанола на глазодвигательную координацию, когнитивные функции и вождение. Употребление алкоголя с антигистаминными препаратами первого поколения вызывает более выраженные побочные эффекты со стороны ЦНС по сравнению с антигистаминными препаратами второго поколения. Кроме того, было показано, что антигистаминные препараты первого поколения оказывают большее влияние на управление автомобилем, даже чем потребление алкоголя.
- Усиление седативного эффекта бензодиазепинов. Это может быть использовано для лечения заболеваний, связанных с тревогой и расстройствами сна, но в других обстоятельствах, прежде чем назначать антигистаминные препараты первого поколения, следует учитывать этот угнетающий эффект на ЦНС и учитывать возможные неблагоприятные воздействия на пациента.
- Антихолинергическое действие. Из-за периферического антихолинергического действия антигистаминные препараты могут вызывать расширение зрачка, помутнение зрения, сухость во рту. Такие эффекты антигистаминных препаратов мешают повседневной деятельности, в частности, вождению автомобиля.
Седативный эффект антигистаминных препаратов первого поколения индуцируется даже при самых низких терапевтических дозах. Существуют целые группы людей с повышенной восприимчивостью антигистаминов 1 поколения, например женщины, пожилые люди, пациенты с печеночной, почечной недостаточностью или заболеванием, поражающим ЦНС.
Особенно уязвимы к побочным эффектам антигистаминных препаратов первого поколения пожилые люди. Использование этих препаратов связано у них с повышенным риском развития нарушений внимания, речи, сознания и появлением тревожности. Следовательно, следует избегать применения антигистаминных препаратов первого поколения у пожилых пациентов.
Развитие толерантности к седативным средствам и психомоторным расстройствам описано в некоторых исследованиях, но не обязательно происходит.
Влияние антигистаминных препаратов на способность к обучению
Само аллергическое заболевание, например, аллергический ринит, уже вызывает трудности в обучении у детей и подростков, но эта ситуация усугубляется приемом антигистаминных препаратов первого поколения.
Исследование 1834 студентов, сдавших экзамены, показало, что 40% из них страдали аллергическим ринитом и не получали лечения. Такие студенты чаще набирали на один или несколько баллов меньше, чем здоровые сверстники. У тех, кто принимал антигистаминные препараты первого поколения, ухудшение оценок отмечалось в 70% случаев.
Пациенты часто самостоятельно приобретают антигистаминные препараты первого поколения для лечения аллергических заболеваний, лихорадки, бессонницы или других состояний. Большинство из этих людей часто ездят на транспортных средствах. Когнитивные тесты и экспериментальные исследования в реальных условиях вождения показали, что водителям настоятельно рекомендуется избегать использования антигистаминных препаратов первого поколения из-за перечисленных выше побочных эффектов.
Антигистаминные препараты второго поколения и ЦНС
Антигистаминные препараты второго поколения менее липофильны и являются хорошими субстратами для P-gp, и поэтому почти не проникают в ЦНС. При использовании в терапевтических дозах они занимают 10-30% рецепторов H1 в головном мозге. Если антигистаминный препарат занимает менее 20 % рецепторов H1 в головном мозге, его можно рассматривать как неседативный в самых высоких рекомендуемых дозах.
Более 80 сравнительных исследований (рандомизированных, двойных слепых, плацебо-контролируемых) с использованием психометрических и нейрофизиологических тестов подтвердили статистически значимые различия между антигистаминными препаратами первого и второго поколения в психомоторных задачах и когнитивных процессах, связанных с вниманием и реакцией.
Взаимодействие антигистаминных препаратов второго поколения с алкоголем зависит от того, метаболизируется ли препарат в печени через систему цитохрома Р-450. В случае метаболизма негативные эффекты алкоголя, скорее всего, будут усилены.
Антигистаминные препараты второго поколения не усиливают седативный эффект, вызванный бензодиазепинами, и поэтому подходят для назначения пациентам, принимающим бензодиазепины.
Действующее вещество Биластин
Биластин, входящий в противоаллергические препараты 2 поколения – это антигистамин с высокой специфичностью к рецепторам H1 и очень низким сродством к другим рецепторам, что снижает риск побочных эффектов. Кроме того, биластин является хорошим субстратом для P-gp, что затрудняет преодоление гематоэнцефалического барьера и вызывает небольшое количество побочных эффектов со стороны ЦНС.
Лечебная доза биластина для лечения аллергического риноконъюнктивита (сезонного и стойкого) и крапивницы составляет 20 мг / сут. Изменение дозировки будет давать нежелательные эффекты:
- Доза 20 мг. Субъективные ощущения и объективные результаты психомоторных тестов эквивалентны плацебо.
- Доза 40 мг. Вызывает субъективное ощущение сонливости, но не влияет на результаты психомоторных тестов.
- Доза 80 мг. Вызывает изменение результатов индивидуальных психомоторных тестов.
Кроме того, биластин не метаболизируется в печени, поэтому у пациентов с печеночной недостаточностью коррекции дозы не требуется.
Двойное слепое плацебо-контролируемое исследование по оценке взаимодействия биластина (20 мг и 80 мг) с алкоголем (0,8 мг / кг) сравнивалось с двумя другими препаратами – цетиризин 10 мг и гидроксизин 25 мг. Все препараты ухудшали результаты психомоторных тестов, за исключением биластина 20 мг, который имел сходные эффекты с плацебо. Биластин в дозе 80 мг усиливал действие алкоголя аналогично цетиризину 10 мг и гидроксизину 25 мг.
Двойное слепое плацебо-контролируемое исследование оценило, влияет ли использование биластина на способность управлять автомобилем в реальных условиях. Две дозы биластина (20 мг и 40 мг) сравнивали с положительным контролем (50 мг гидроксизина), вводимыми один раз и повторно в течение 7 дней.
Биластин, в отличие от гидроксизина, не оказывал отрицательного воздействия на способность управлять автомобилем, и обе дозы (20 мг и 40 мг) были безопасными как для однократного, так и для 7-дневного приема. Был сделан вывод, что биластин не влияет на управление транспортными средствами с однократным и многократным приемом и поэтому может использоваться водителями. Все эти свойства характеризуют биластин как средство, не угнетающее ЦНС.
Выводы
Антигистаминные препараты используются при лечении аллергического ринита, аллергического конъюнктивита, крапивницы, включаются в курс лечения кашля, лихорадки и бессонницы.
На основании их фармакокинетических свойств, структуры и побочных реакций антигистаминные препараты H1 подразделяются на первое и второе поколение.
Антигистаминные препараты являются обратными агонистами гистаминового рецептора H1, поскольку они структурно не похожи на гистамин и связываются с другим участком рецептора H1. Гистамин также вырабатывается гистаминергическими нейронами в ЦНС, и в качестве эндогенного нейромедиатора он участвует в цикле сна и бодрствования, внимания, памяти и процессов обучения, в регулировании аппетита.
Действие антигистаминных препаратов на ЦНС зависит от способности препарата преодолевать гематоэнцефалический барьер и связываться с рецепторами H1 в головном мозге.
- Антигистаминные препараты первого поколения проникают через гематоэнцефалический барьер и, как правило, препятствуют взаимодействию гистамина с рецепторами H1 в ЦНС, что приводит к сонливости, седативному действию, сонливости, утомляемости, что приводит к нарушению когнитивных функций, памяти и психомоторной активности.
- .Антигистаминные препараты второго поколения практически не поступают в ЦНС и не обладают седативным действием, не взаимодействуют с бензодиазепинами.
Следовательно для лечения аллергии врач должен выбирать лекарства, относящиеся к новому поколению противоаллергических средств.



Для отправки комментария необходимо войти на сайт.